医療安全管理室
医療安全管理室概要
安全管理のための指針
1. 医療安全管理に関する基本的考え方
医療従事者は患者安全を確保するために、職種や診療科単位で追及する医療の質だけではなく、病院全体として医療の質を考え、これを向上させる必要がある。安全性の高い医療を提供することで事故を未然に防止し、また、発生した事故に関しては、迅速に公平で透明性のある対応を行うことにより社会的信頼を維持する必要がある。
当院では『人は誰でも間違える』という人間の本質を基に、ミスを誘発しない環境作り、ミスが事故や患者の不利益につながらないシステムを組織全体として整備し、安全文化の醸成に努め、安全で質の高い医療を提供する。
2. 医療事故に関する用語の説明
2-1 医療安全に関わる指針・マニュアル
1. 医療安全管理指針
当院における医療安全管理体制、医療安全管理のための職員研修、及び医療有害事象対応等の医療安全管理のための基本方針を示したもので、医療安全管理委員会において策定及び改定されるものとする。
2. 医療安全管理マニュアル
医療安全管理のための未然防止策、発生時の対応等を記示したもの。医療安全管理マニュアルは、病院内の関係者の協議のもとに作成され医療安全管理委員会で承認を受け、概ね1回/年の点検、見直しを行うものとする。
2-2 事象の定義及び概念
1. インシデント(ヒヤリ・ハット)とは
インシデントとは、日常診療の現場で、“ヒヤリ”としたり、“ハッ”としたりした経験を有する事例を指し、実際には患者へ傷害を及ぼすことはほとんどなかったが、医療有害事象へ発展する可能性を有していた潜在的事例をいう。
具体的には、ある医療行為が、(1)患者へは実施されなかったが、仮に実施されたとすれば、何らかの傷害が予測された事象、(2)患者へは実施されたが、結果として患者へ傷害を及ぼすには至らなかった不適切な事象、又は(3)結果として比較的軽微な傷害を及ぼした事象を指す。
なお、患者だけでなく訪問者や医療従事者に、傷害の発生又はその可能性があったと考えられる事象も含む。
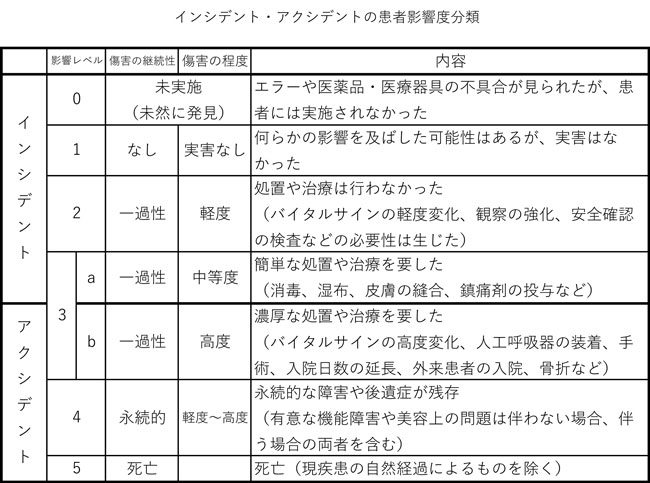
【インシデント・アクシデントの患者影響度分類では、0~3aが対象】
2. アクシデント(医療事故、有害事象)
防止可能なものか、過失によるものかにかかわらず、医療に関わる場所で、医療の過程において、不適切な医療行為(必要な医療行為がなされなかった場合を含む。)が、結果として患者へ意図しない傷害を及ぼし、その経過が一定程度以上の影響を与えた事象を指す。
【インシデント・アクシデントの患者影響度分類では、3b~5が対象】
3. 医療過誤
過失によって発生したインシデント・アクシデントをいう。「患者に傷害があること」「医療行為に過失があること」「患者の傷害と過失の間に因果関係があること」の3要件が揃った事態のことを指す。
過失とは、結果が予見できていたにもかかわらず、それを回避する義務(予見性と回避可能性)を果たさなかったことをいう。
※医療事故調査制度における医療事故の定義は、本定義とは異なることに留意のこと。
参考)医療事故調査制度における医療事故の定義(医療法第6条の10)
当該病院等に勤務する医療従事者が提供した医療に起因し、又は起因すると疑われる死亡又は死産であって、当該管理者が当該死亡又は死産を予期しなかったものとして厚生労働省令で定めるもの。
4. オカレンス
医療行為に関連した合併症や副作用等が発生した事象を指す。
3. 医療安全管理体制の整備
3-1 各責任者の配置
医療安全管理の推進のために、院長は医療安全管理責任者(主として副院長)の下に、医療安全管理者、医薬品安全管理責任者、医療機器安全管理責任者、医療放射線安全管理責任者を配置するものとする。
1. 医療安全管理責任者の配置
医療安全管理責任者は、病院における医療安全の総括的な責任を担う者とし、原則として副院長とする。
2. 医療安全管理者の配置
医療安全管理者は、病院における医療安全管理に係る実務を担当し、医療安全を推進する者とする。
(1) 医療安全管理者は、所定の医療安全管理者養成の研修を終了した医療安全に関する十分な知識を有する者とする。
(2) 医療安全管理者は、医療安全管理責任者の指示を受け、各部門と連携、協働し、医療安全管理室の業務を行う。
(3) 医療安全管理者は医療安全管理室の業務のうち、以下の業務について主要な役割を担う。
(ア) 医療安全管理部門の業務に関する企画、立案及び評価
(イ) 定期的な院内巡回による各部門における医療安全対策の実施状況の把握と分析、及び医療安全確保のために必要な業務改善等の具体的な対策の推進
(ウ) 各部門における医療安全推進担当者への支援
(エ) 医療安全対策の体制確保のための各部門との調整
(オ) 医療安全対策に係る体制を確保するための職員研修の年2回以上の実施
(カ) 相談窓口等の担当者との密接な連携のうえで、医療安全対策に係る患者・家族の相談に適切に応じる体制の支援
3. 医薬品安全管理責任者の配置
医薬品安全管理責任者は、次に掲げる業務を行う者とする。
(1) 医薬品の安全使用のための業務に関する手順書の作成及び見直し
(2) 職員に対して、医薬品の安全使用のための研修の実施
(3) 医薬品の業務手順に基づく業務の実施の管理
(4) 医薬品の安全使用のために必要となる情報を収集し、医薬品の安全確保を目的とした改善のための方策の実施
4. 医療機器安全管理責任者の配置
医療機器安全管理責任者は、次に掲げる業務を行う者とし、以下の業務について主要な役割を担う。
(1) 職員に対する医療機器の安全使用のための研修の実施
(2) 医療機器の保守点検に関する計画の策定及び保守点検の適切な実施
(3) 医療機器の安全使用のために必要となる情報の収集、及びその他の医療機器の安全使用を目的とした改善のための方策の実施
5. 医療放射線安全管理責任者の配置
医療放射線安全管理責任者は、次に掲げる業務を行う者とし、以下の業務について主要な役割を担う。
(1) 診療用放射線の安全利用のための指針の策定
(2) 放射線診療に従事する職員に対する診療用放射線の安全利用のための研修の実施
(3) 放射線診療に用いる医療機器・陽電子断層撮影診療用放射性同位元素・診療用放射性同位元素を用いた放射線診療を受ける者の放射線による被ばく線量の管理及び記録、診療用放射線の安全利用を目的とした改善のための方策の実施
3-2 医療安全管理室の設置
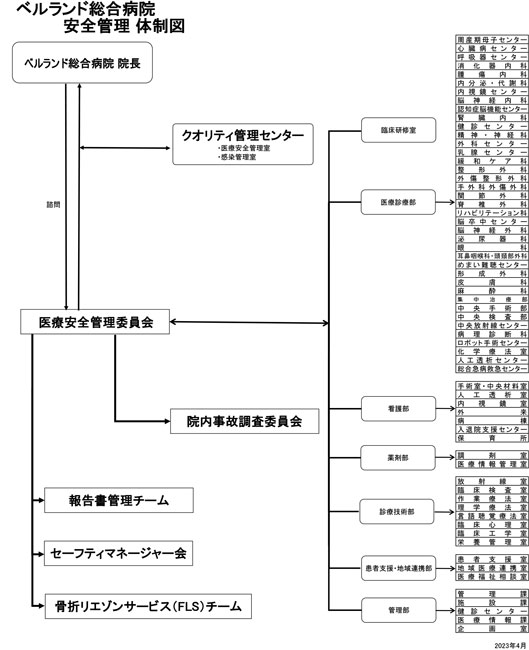
病院全体の医療安全対策の方針決定に基づき、他部門から独立して組織横断的に安全管理を 担う「医療安全管理室」を、院内組織として設置する。医療安全管理委員会等で決定された方針に基づき、組織横断的観点から質・安全管理対策を企画・立案、実施及び改善に取り組む。
3-3 医療安全にかかわる委員会の設置
1. 医療安全管理委員会
当院内における医療安全管理対策を総合的に企画立案実行するために、医療安全管理委員会を設置する。運営規定については別に定める。
2. 医療事故調査委員会
重大医療事故が発生した場合には、速やかに院長は医療事故調査委員会を発足させる。運営規定については別に定める。
4. 医療安全管理のための報告体制
1. インシデント・アクシデント報告
インシデント・アクシデント報告を収集し、調査・分析に基づく改善策の策定及び実施状況の評価を行う。
2. オカレンス報告
オカレンス報告より医療行為に関連した合併症や副作用に関する内容を収集し、医療安全の推進及び医療の質の向上、安全文化の醸成へつなげる。
5. 医療安全管理のための職員研修
当院全体に共通する医療安全管理の推進のための基本的な考え方及び具体的な方策について、職員に対し周知徹底を図るため、医療安全管理のための院内研修を定期的に年2回以上開催する。加えて、必要に応じ臨時に開催すること。研修の方針等は医療安全管理委員会が、企画、立案、実施は医療安全管理室が行う。
6. 重大なアクシデント等発生時の対応
1. 重大医療事故の定義
過失の有無にかかわらず、所属長又は診療科部長等の各部署責任者が、重大若しくは緊急を要する判断をした事象をいう。なお、予期せぬ死亡、手術、処置後の急変なども主治医が報告すべき重大な事項とし、報告の対象とする。
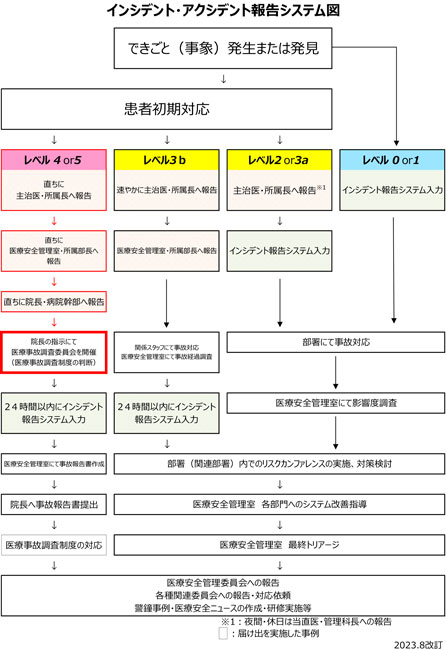
2. 院内の報告
(1) 重大医療事故が発生した場合、所属長又は診療科部長等の各部署責任者は、初期対応を行った後、直ちに医療安全管理者に報告する。
(2) 医療安全管理は、事故の重大性などを勘案し、院長に報告する。
(3) 院長は、重度の障害や後遺症、死亡等に至った医療事故(レベル4・5)に相当すると判断される場合には、医療事故調査委員会を開催し、組織的判断及び今後の対策を検討する
3. 医療事故調査
(1) 院長が重大医療事故と判断した場合には、院内医療事故調査委員会が設置され、委員長及び委員が院長より招集される。
(2) 院内医療事故調査委員長は、医療事故調査委員会を開催し、調査(事故の原因究明及び改善策の検討)を開始する。
(3) 調査は、事故当事者の責任を追及するものであってはならない。
(4) 委員会には、原則として外部の専門家を加え、客観的判断に努める。
(5) 委員会は、必要に応じて関係者を出席させて聞き取り調査等を行う。なお、出席を求められた職員は、正当な理由がない限り、出席を拒んではならない。
4. 患者・家族への説明
患者の救命と被害の拡大防止に全力を尽くした後、出来るだけ早い段階で患者及び家族等に状況を説明する。
5. 外部機関への報告
重大な医療事故が発生した場合は、医療事故調査委員会で検討し、適切に外部機関への報告を行う。
7. 診療行為に関連した死亡発生時の対応【医療事故調査制度】
病院、診療所又は助産所の管理者は、医療事故(当該病院等に勤務する医療従事者が提供した医療に起因し、又は起因すると疑われる死亡又は死産であって、当該管理者が当該死亡又は死産を予期しなかつたものとして厚生労働省令で定めるものをいう。)が発生した場合には、厚生労働省令で定めるところにより、遅滞なく、当該医療事故の日時、場所及び状況その他厚生労働省令で定める事項を第6条の15第1項の医療事故調査・支援センターに報告しなければならない。
1. 医療事故調査制度の対象となる医療事故の範囲
医療事故調査制度では、以下の①と②の双方に該当するものが本制度の対象となる「医療事故」と定義されている。
(1) すべての病院、診療所(歯科を含む。)又は助産所に勤務する医療従事者が提供した医療に起因する(又は起因すると疑われる)死亡又は死産
(2) 医療機関の管理者が当該死亡又は死産を予期しなかったもの
| 医療に起因し、又は起因すると 疑われる死亡又は死産 |
先に該当しない死亡 又は死産 |
|
| 管理者が予期しなかったもの | 制度の対象事案 | |
| 管理者が予期したもの |
2. 医療に起因する死亡要件
「医療」の範囲に含まれるもの
| 診察 | ・徴候、症状に関連するもの |
|---|---|
| 検査等(経過観察を含む) | ・検体検査に関連するもの ・生体検査に関連するもの ・診断穿刺・検体採取に関連するもの ・画像検査に関連するもの |
| 治療(経過観察を含む) | ・投薬・注射(輸血含む)に関連するもの ・リハビリテーションに関連するもの ・処置に関連するもの ・手術(分娩含む)に関連するもの ・麻酔に関連するもの ・放射線治療に関連するもの ・医療機器の使用に関連するもの |
| その他 (管理者が医療に起因し、 又は起因すると疑われると 判断した場合) |
・療養に関連するもの ・転倒・転落に関連するもの ・誤嚥に関連するもの ・患者の隔離・身体的拘束/身体抑制に関連するもの |
「医療」の範囲に含まれないものの具体例
| 施設管理に関連するもの | ・火災等に関連するもの ・地震や落雷等、天災によるもの |
| 併発症提供した医療に関連のない、偶発的に生じた疾患 | |
| 原病の進行 | |
| 自殺(本人の意図によるもの) | |
| その他 | ・院内で発生した殺人・傷害致死、等 |
死産について
医療に起因し、又は起因すると疑われる、妊娠中または分娩中の手術、処置、投薬及びそれに準じる医療行為により発生した死産で、人口動態統計の分類における「人工死産」は対象に含まれない。
3. 予期しなかった死亡又は死産の要件
医療機関の管理者が予期しなかった死亡又は死産とは、次のいずれにも該当しないもの。
・ 死亡又は死産が予期されることを、本人・家族に「説明」していたもの
・ 死亡又は死産が予期されることを、「診療録」に記録していたもの
・ 死亡又は死産が予期されることを、医療者への聞き取りなどを行った上で、死亡又は死産を予期していたと認められたもの
※ 死亡又は死産に関する「説明」「記録」があった場合であっても、 死亡又は死産の予期について当該患者の個人の病状・臨床経過を踏まえた内容でなければ「予期していたこと」にはならない。
「予期していたこと」に該当しない例
・「高齢のため何が起こるかわかりません。」
・「一定の確率で死産は発生しています。」
・「一般的に合併症が発生する可能性があります。」
患者個人の病状等を踏まえない一般的な死亡の可能性についてのみの説明や記録は、予期していたことには該当しない。
4. 遺族への説明
管理者が届け出対象に該当すると判断し、医療事故調査・支援センターに報告をするにあたっては、あらかじめ、医療事故に係わる死亡した者の遺族又は医療事故に係る死産した胎児の父母、祖父母に対し、以下の事項を説明しなければならない。
・医療事故の日時、場所、状況
・制度の概要
・院内事故調査の実施計画
・解剖又は死亡時画像診断(Ai)が必要な場合の解剖又は死亡時画像診断(Ai)の具体的実施内容 などの同意取得のための事項
・血液等の検体保存が必要な場合の説明
8. 患者相談窓口の設置
院内に、患者及びその家族からの疾病に関する医学的な質問や、生活上及び入院上の不安等の様々な相談に対応する窓口(患者支援室)を設置する。
相談窓口対応者は、医療安全管理者と密な連携を図り、医療安全に係る患者及びその家族の相談に適切に応じる体制を整備する。
9. 医療安全管理指針の閲覧・周知
本指針は、ホームページに掲載し、一般に開示し、患者等からの閲覧の求めがあった場合には速やかに応ずる。