認知症・脳機能センター
診療内容・方針診療内容・方針一覧に戻る
認知症診療の考え方
認知症を中心に中枢性疾患における脳機能異常・脳病態を明らかにし、早期診断・治療に資することを目的とします。
認知症診療の基本は、臨床症状とその変遷を、極力詳細に聴取・確認することから始まります。
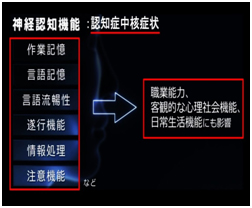
認知症症状
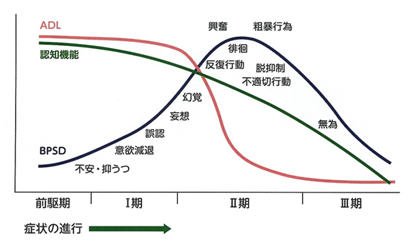
認知症症状は、中核症状(左)としての神経認知機能と周辺症状(右)としての社会的認知機能に大別されます。

認知症診察の実際
認知症・認知機能障害の診断・鑑別は、その方の臨床症状(中核症状および周辺症状)と神経学的所見、さらに補助的診断法(頭部各種画像検査、血液・髄液検査など)からおこなわれます。
適切な、加療に到達するためには、正確に複雑多岐にわたる脳機能とそのネットワークの病態解明および機能評価が必要になります。
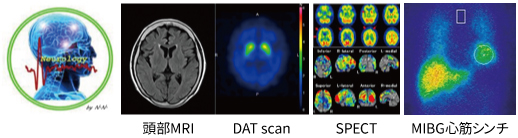
当センターでは、臨床症状や神経学的所見の確認と経過観察、血液検査(一部髄液検査)、心電図、および従来より整備されております各種画像補助診断法(頭部MRI、ドパミントランスポーターシンチグラフィーDATスキャン、脳血流シンチSPECT、MIBG心筋シンチ等)を弾力的に活用し、認知症を中心に中枢性疾患における脳機能異常・脳病態を明らかにしてまいります。
認知症疾患診断
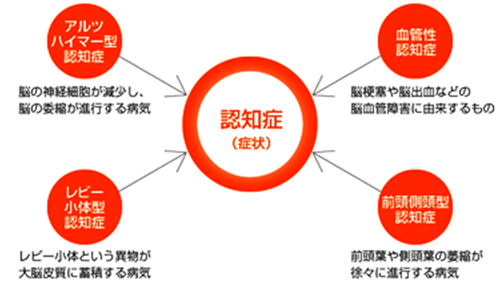
近年脳内神経組織病理学的研究により、従来から知られている4大認知症以外に、複数の疾患が明らかとなり、臨床的鑑別診断が複雑になっております。
新たに明らかにされ提唱されている認知症(AD類似非AD型認知症)
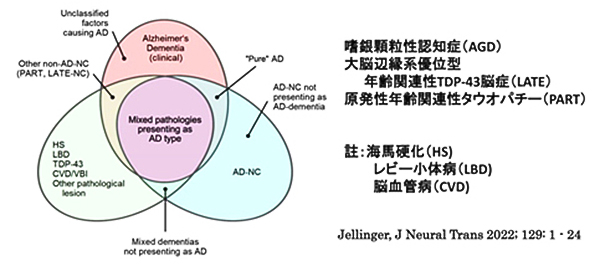
これらの新たに分類された認知症病型は、臨床症状は一見アルツハイマー病に近似した記憶障害が主症状であっても、その発症年齢、経過、その他の臨床症状、補助的診断法や神経組織病理所見などが異なるなど、その結果治療的側面からも、臨床的鑑別と診断が重要かつ複雑になっています。
アルツハイマー型認知症症状の推移と関連病理/バイオマーカーの変遷
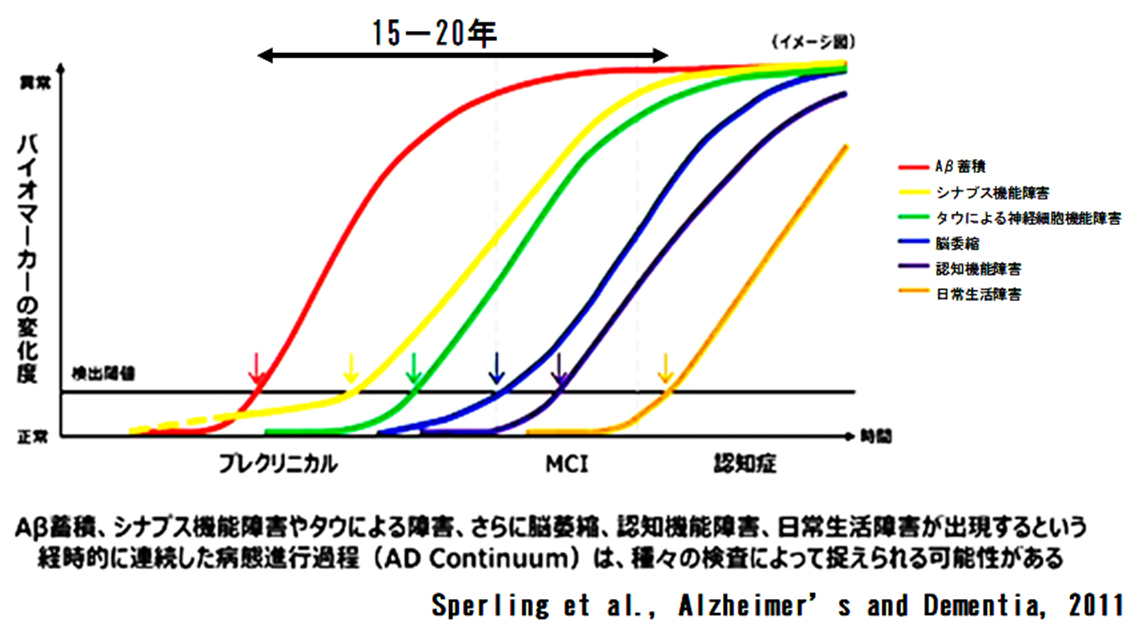
これまで、認知症研究が本邦はもとより世界中で精力的に進められてきました。その結果、認知症に関連する脳内神経組織病理変化の変化は、認知症症状発症の20-30年前から、生じていることが明らかになっています。したがって、早期受診、早期発見、早期治療・対策が重要と考えられますが、その診断・鑑別はもとより、その治療・対策は極めて複雑で、高度かつ熟練した技能と経験を必要とします。
新規治療薬が開発されたとしても、認知症発症・増悪の危険因子改善と、ご家族をはじめ関係者の理解を含む環境整備が重要です。
従来、虚血性心疾患、脳卒中、糖尿病の合併症予防として、高血圧症、糖尿病、脂質異常症、肥満症などの生活習慣病対策が実践されてきました。これらの生活習慣病も認知症に、重要に関わっていることが明らかにされております。
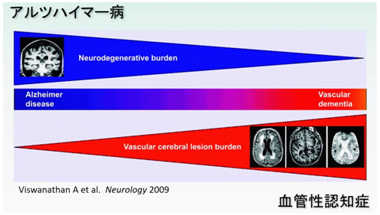
例えば、アルツハイマー病/アルツハイマー型認知症におけても、脳血管性変化の関与が大きいことが明らかにされています。
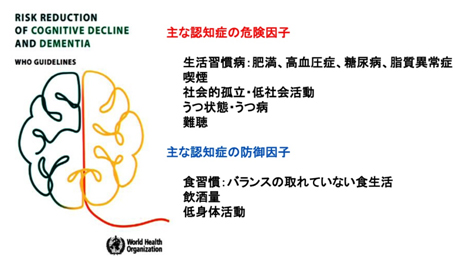
WHOで提唱された認知症の危険・予防因子を、発症前(40-50歳代)から、どのように対策・管理し、その影響を削減し、脳機能を維持していくかの認識が、一層重要なポイントなのです。発症してからの投薬加療による、脳機能改善・軽減は、現時点でも困難な状況です。
また認知症症状の増悪抑止を図るためには、認知症中核症状対策以上に、ご家族を含む関係者・社会の環境整備が、認知症周辺症状:社会的認知機能の保全に極めて重要なのです。
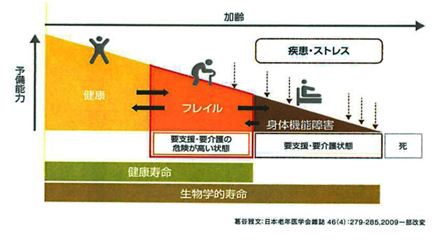
病態解明の進歩がゆえに、疾患が高度に分化され複雑化されてきております。その結果、根治療法はもとより、疾患修飾療法さえも困難な疾患が、依然として数多存在しております。よって神経疾患や認知症を有する方に、良いケアと生活を提供し、同じ社会でともに生きることを実現するために、早期発見と正確な除外診断を行い、フレイル/サルコペニアへの移行に対する早期防止のために、適切な社会資源の導入とその活用を図っていく必要があります。急性期病院においても、原疾患に対する治療を潤沢に進めるためにも、認知症を始め神経変性疾患への対峙なしには避けられません。
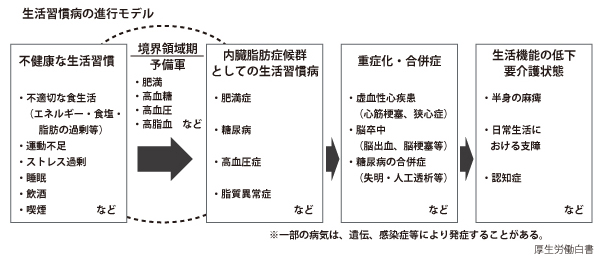
一方で、長寿・高齢化により、その生活習慣病とも関連する認知症の方は急増しており、その対策が喫緊の課題となっています。それに対して、国の施策として、主なものとして、2000年に介護保険制度が、2015年に認知症施策推進総合戦略(新オレンジプラン)が推進されてきました。
2023年には、共生社会の実現を推進するための認知症基本法が制定されました。その骨子は、1)認知症の人を含めた国民一人一人がその個性と能力 <その人らしさ>を十分に発揮し、相互に人格と個性を 尊重しつつ支え合いながら共生する活力ある社会 (=共生社会)の実現と推進を図ること、2)認知症の人が、基本的人権を享有する個人として、自らの意思によって日常生活及び社会生活を営むことができることを実現することとされています。その結果、加齢に伴う様々な器官の機能変化や予備能力の低下や、健康障害に対する脆弱性を防止し、認知症に対する支援や介護を必要とする状態(フレイル)を極力回避することを目指すものあります。
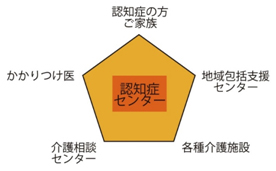
多職種連携、認知症ケアチーム
当院では、これまで認知症外来におけます早期診断・治療を行ってきましたが、平成28年度(2016年度)から、多職種による認知症ケアチームを形成し、認知症の早期鑑別・診断・治療のみならず、地域包括支援センター、介護相談センター、各種介護施設などと連携を図り、認知症の方のみならず、介護者やご家族様の方々が直面する課題に対応しております。
また身体疾患への治療を目的に、入院された認知症の方が、安全かつ当初の計画に沿った治療を受けて頂けるように、主疾患への治療と並行して個別にケアを提供し、より良好な状態での早期退院を支援しています。
一方、認知症に対する理解は充分とはいえず、このために認知症の方、介護者やご家族のみならず、地域住民の方々、地域の医療関係者や病院内の各職種への、認知症啓蒙活動も行っております。
認知症ケアチーム構成
- 認知症専門医・指導医
- 認知症看護認定看護師
- 社会福祉士・精神保健福祉士
- 公認心理師・臨床心理士
- 薬剤師
認知症診療業務
- 認知症外来における診療:診断・鑑別・治療(薬物、非薬物:日常生活指導)など
- 認知症および家族支援に関する相談
- 介護保険制度の説明、介護サービス事業所・介護保険施設の紹介・案内など
- 入院認知症患者様に対応:精査・治療、支援
- 認知症サポート養成講座開催(医療関係者)
- 認知症啓蒙活動
- 認知症カンファレンス開催(医療関係者への啓蒙・連携推進)
- 健康塾での講演(地域住民の方への啓蒙)
- 日本認知症学会認定教育施設活動
これらより得られた情報を活用し、脳血管障害や神経変性疾患に関しては脳神経内科と、認知症・認知機能障害に関しては多職種(認知症専門医・指導医、認知症看護認定看護師 ・社会福祉士・精神保健福祉士 ・公認心理師・臨床心理士・薬剤師)によります認知症ケアチームと、さらには地域包括支援センター・介護相談センター・各種介護施設などと連携をしつつ、早期診断・治療に寄与、資することとしております。







